HPV (Human Papilloma Virus) PCR Testi Nedir?
HPV PCR testi, insan papilloma virüsü (HPV) enfeksiyonunu teşhis etmek için kullanılan bir moleküler tanı testidir. Bu test, hastadan alınan sürüntü örneği üzerinde gerçekleştirilir ve HPV virüsünün varlığını tespit ederek hangi tipte olduğunu belirlemeyi amaçlar. Test sonucuna göre, hastanın HPV enfekte olup olmadığı ve enfekte olunmuşsa hangi tür HPV ile enfekte olduğu anlaşılır. Bu bilgiler doğrultusunda uygun tedavi planı yapılarak hastanın sağlık durumu takip edilebilir. HPV (Human Papilloma virüsü) PCR testi, erken teşhis ve tedavinin önemli bir parçasıdır, çünkü yüksek riskli HPV tipleri kanser gelişimine yol açabilir ancak erken müdahale ile bu risk azaltılabilir.
HPV (Human Papilloma virüsü) %99 cinsel yolla bulaşan ve HPV enfeksiyonuna yol açan oldukça bulaşıcı ve yaygın bir virüstür. HPV erkeğe ve kadına her yaşta bulaşabilir. HPV virüsüne bütün dünyada olduğu gibi artık ülkemizde de yaygın olarak rastlanmaktadır. HPV bulaşma olasılığı Sosyo-kültürel ve ekonomik düzeylerden bağımsızdır ve her kadın risk altındadır.
HPV ‘nin 100 den fazla tipi tanımlanmıştır, Bunlardan 40’ı anüs ve genital ( anogenital ) organları etkiler. 15-20 tanesi ise yüksek riskli kanser yapıcı ( onkojenik ) tiplerdir. Bu hpv tipleri kadın genital bölgesinde kansere kadar gidebilen değişiklikler yanında hem kadın hem erkekte kondilom ve siğil gibi oluşumlara da neden olabilir.
HPV(Human Papilloma virüsü) enfeksiyonu belirtisizdir ancak hpv testi cinsel yolla bulaşan hastalıklar arasında en yaygınıdır. HPV ‘nin bazı tiplerinin yol açtığı enfeksiyon sonucu oluşan rahim ağzı kanseri, kadınlarda meme kanserinden sonra en sık görülen ikinci kanser türüdür.
HPV ’nin her tipi rahim ağzı kanserine yol açmaz. Bazı tipleri ise habis değişikliklere yol açması bakımından daha yüksek risklidir. Bu yüzden sadece HPV’nin varlığı değil, ama hangi HPV tiplerinin taşındığının bilinmesi kansere doğru evrilen ilerlemenin erken tespiti ve önlenmezi açısından önemlidir. Rahim ağzı kanserlerinin %90’ından fazlasında HPV’nin yüksek riskli bu tiplerine rastlanmaktadır.
Hpv (Human Papilloma virüsü) 72 parçadan oluşan zarfsız DNA ’lı bir virüstür. DNA ’sı 20 yüzlü bir kapsülün içinde çift sarmaldir. Boyutu küçüktür (sadece 55 nanometre). Isıya dayanıklıdır. 200 ‘e yakın hpv tipi bulunur ve bunların 40 kadarı genital bölgeyi tutar. Öteki tipler vücutta pek çok hastalık ve tümörle bağlantılıdır. Vajina, vulva, anüs, penis ve perianal bölgenin epitelinde yerleşmektedir. Üst solunum yolu epiteli, gırtlak, yutak, yemek borusunda da hpv bulunmuştur.
Hpv ile ilgili bilgiler Roma dönemine kadar uzanır. Bu devirde doğuya giden savaşçılar döndüklerinde siğillere rastlamışlardır. Rahim ağzı kanserinde 80’ lerin ortasına kadar herpes suçlandıktan sonra hpv ’nin bu kanserin nedeni olduğu anlaşılmıştır. Bu tip kanserli hastaların %99 ‘unda hpv vardır.
Bunların da %70 ’inde tip16 ve 18 vardır. Cinsel aktif kadın ve erkeklerin çoğu hpv kapacaktır. Hpv ‘nin toplumdaki sıklığı bilinenden çok daha fazladır. Gençlerde daha sık görünür. Bunun nedeni epitelin gençlerde tam olarak şekillenmemiş olması ve immun yanıtın daha az oluşudur. Amerika’da toplumun %16 sı Hpv ile infektedir. Birden fazla hpv tipinin aynı kişide bulunma olasılığı %40 ‘tır. Bu durumda daha şiddetle kansere daha çabuk dönebilen bir infeksiyon oluşur.
HPV (Human Papilloma virüsü) ile ilgili risk faktörleri nelerdir ?
Seksüel aktivite:
Özellikle ilk adet görmeye yakın cinsel ilişkiye girenlerde hpv infeksiyonu riski en fazladır. Bunun nedeni rahim ağzındaki epitelin bu yaşlarda tam gelişmemiş olmasıdır. Partner sayısı arttıkça risk artar. Kondom kullanıldığında bu risk azalmaktadır.
Erkeğin çok eşli olması ya da rahim ağzı kanserli eşinin olması riski artırmaktadır. Hpv bir kez alındığında kansere gidişte partner sayısının fazlalığı kanser safhalarına anlamlı bir etki göstermez.
Doğum kontrol ilaçları:
5 yıldan fazla bu ilacı kullanan kadınlarda rahim ağzı kanseri riski artmaktadır.Bunlar kondomu az kullanırlar.Ayrıca bu ilaçları kullananlarda rahimağzı epitelinin yapısı bozulmaktadır.Kanda folik asit azalır.Bu da epitelde megaloblastik değişikliklere sebep olur. 5 yıllık kullanım riski 5 kat,10 yıllık kullanım riski 10 kat artırmaktadır.
Sigara:
Sigaranın içindeki nikotin, fenoller, hidrokarbonlar riski artırmaktadır. Sigara 2 kat risk artışına neden olur. DNA hasarı yaparlar ve bağışıklık yanıtını geciktirirler.Adenokanserler sigaradan etkilenmemektedir.
Doğum Sayısı:
5 ve üzeri doğum yapmış kadınlarda risk çok daha yüksektir.(2.5 kat)Gebelikte folik asit azalmakta,rahim ağzı epiteli değişmekte,progesteron artışı olmaktadır.
Diyet:
C vitamini, A vitamini, E vitamini ile risk azalmıştır. Folik asit eksikliği CIN gelişimini 4 kat artırmaktadır.
İmmunsupresiyon:
HIV pozitif kadınlarda Hpv ve CIN olguları 24 kat daha fazla görülmektedir.Renal transplantasyonlu hastalarda hpv ve onunla ilişkili kanserler 16 kat daha fazla görülmektedir. Bu nedenle hpv infeksiyonunda bağışıklık sisteminin ne kadar önemli olduğu görülmektedir. Ayrıca sosyoekonomik düzeyin düşük olması da riski artırmaktadır.
Serviks Kanseri ve HPV İlişkisi
Serviks kanseri, dünya genelinde kadın kanserleri arasında meme kanserinden sonra ikinci sırada yer alması nedeniyle önemli bir kadın sağlığı sorunudur . Dünya Sağlık Örgütü (WHO) tüm dünyada 2 milyondan fazla kadında serviks kanseri olduğunu tahmin etmektedir. Serviks kanserinden her gün 685 kadın, her yıl yaklaşık 250.000 kadın hayatını kaybetmektedir. Her yıl ise 500.000 yeni vakanın %80’i gelişmekte olan ülkelerde görülmektedir.
Sağlık Bakanlığı’nın 2004 yılı Sağlık İstatistiklerine göre Türkiye’de kadınlarda görülen tüm kanserlerin %3’ünü oluşturan serviks kanseri jinekolojik kanserler arasında ikinci sırada yer almaktadır . İzmir Kanser İzlem ve Denetim Merkezi (KİDEM) verilerine göre İzmir İlinde serviks kanserleri 1996-2000 yılları arasındaki yıllık insidans hızı 100.000’de 5.5’tir
Ülkemizde servikal kanserin diğer kanserlere göre daha az görülmesinin gerçek bir durum mu olduğu, yoksa takip ve bildirim sisteminin yetersizliğinden mi kaynaklandığı tartışılmaktadır.
Servikal kanser, sebep olan ajanı belli olan ve önlenebilir bir hastalıktır. Bugün serviks kanseri vakalarının %99’undan fazlasında ve servikal intraepitelyal neoplazi (CIN) olgularının %94’ünden fazlasında HPV DNA’sı tespit edilmiştir.
Servikal kanserin indirekt risk faktörleri ise; sigara, herpes simpleks tip-2, diğer cinsel yolla bulaşan ajanlar (klamidya dahil), vitamin C, beta karoten, folat eksikliği, oral kontraseptifler, sosyoekonomik düzey yetersizliği, siyah ırk, erken yaşlarda koitus, çok eşlilik, kocası çok partnerli kadınlar, kötü hijyendir İndirekt faktörlerin etkileri ve mekanizmalarının açık olmamasına rağmen HPV’nin karsinojenik sürecini hızlandırdıkları düşünülmektedir.
HPV’nin, serviks kanserinden başka anal kanserlerin %85, vulva, vajina ve penis kanserlerinin %50, orofaringeal kanserlerin ise %20’sinin etiyolojisinde rol oynadığı belirtilmektedir.
HPV ’nin Tarihi
Eski Yunan ve Roma’dan beri genital siğiller (accuminate) bilinmektedir ve “kondilom” terimi genital siğillerin “incir benzeri” oluşumunu tanımlamaktadır. Bu terim günümüzde hem sifiliz (condyloma lata), hem de HPV (Human Papilloma virüsü) ile ilişkili lezyonların tanımlanmasında da kullanılmaktadır.
20. yüzyılın başlarında Ciuffo, siğil dokusundan alınan ve hücre içermeyen ekstraktı kullanarak insandan insana aktarımı göstermiş ve insan siğillerinin viral etyolojisinden söz etmiştir. 1940’ların sonunda hapishane gönüllülerine genital siğil ekstratı enjekte edilmiş, ekstragenital enjeksiyon bölgelerinde bulaşıcılığı kanıtlar şekilde siğil oluşumu tespit edilmiştir.
Viruslerin zührevi doğasını doğrulayan bir diğer olay da Kore savaşından dönen askerlerde penil siğiller oluştuğu gözlemlenmesi ve eşlerinde de bir süre sonra genital siğil görülmesi olmuştur . Bütün bu veriler ışığında genital siğillerin enfeksiyöz bir etkenle oluşabileceği düşünülmüş ve bireyden bireye bulaşıcılığı araştırılmaya başlanmıştır.
HPV’nin Sınıflandırması
1960’lı yılların sonunda genital siğillerde viral partiküller elektron mikroskopu ile tespit edilmiş ve bu partiküllerin deri siğillerininkine büyük benzerlik gösterdiği saptanmıştır. Böylece HPV’nin deri ve genital bölge siğillerinden sorumlu bulaşıcı bir ajan olduğu kabul edilmiştir. 1976 yılında ilk olarak Meisels, CIN ile HPV arasında bir ilişki olduğunu göstermiştir.
Aynı yıl Zur Hausen, HPV’nin seksüel yolla bulaşan bir karsinojen olduğunu belirtmiştir ve o tarihten bu yana kadın genital sisteminin HPV ile CIN, karsinoma in-situ (CIS) ve invaziv skuamöz hücre karsinomaları ile ilişkili olduğu bilinmektedir Son yıllarda HPV’nin farklı tiplerinin tanımlanması ve özellikle bazı tiplerinin benign, premalign, malign ve malign skuamoz lezyonların oluşmasında rolü olduğunun tespiti bu virüslere ilgiyi arttırmıştır.
HPV’ler genel olarak üç grupta incelenir
I. Kutanöz Tipler:
Anogenital bölge dışında siğil oluşumuna sebep olan HPV’ler bu grupta yer alır.
II. Epidermodysplasia Verruciformis (EV) tipleri:
Derinin skuamoz kanserine ilerleme gösterir.
III. Mukozal Tipler:
120 tipi belirlenen HPV’nin 40’ı genital bölgeyi enfekte etmek suretiyle genital / nongenital mukozayı etkilerler. Bu grup HPV’ler anogenital sistemi (vulva, vagina, serviks, anal kanal ve penis) solunum ve sindirim kanalıyla birlikte oral kaviteyi de etkiler.
Genital mukozal tipler asemptomatik enfeksiyonlardan, genital siğillere, malignansiye sebep olan kalıcı enfeksiyonlara kadar geniş bir aralıkta klinik sonuçlar doğurur . Bu sonuçlar, HPV’nin tipine bağlı olarak değişmektedir. Mukozal HPV tipleri serviks kanseri yapma risklerine göre üç başlık altında incelenmektedir.
HPV Tiplerinin Risk Kategorilerine Göre Sınıflandırılması:
- Düşük Riskli Tipler 6,11,30,40,42,43,44,54,61,70,72,81
- Olası Yüksek Riskli Tipler 26,53,66,68,73,82
- Yüksek Riskli Tipler 16,18,31,33,35,39,45,51,52,56,58,59
HPV 16, servikal kanserlerin yaklaşık %50’sinde tespit edilmişken, HPV 18, %15; HPV 31 ve 45 %10 -15’inde tespit edilmiştir HPV Tip 16 ve 18, servikal kanser ve servikal intraepitelyal neoplazi (CIN) olgularının yaklaşık %70’inden sorumludur.
HPV (Human Papilloma virüsü) Enfeksiyonunun Seyri
HPV ile temas sonrası 3 olası sonuç gelişebilir:
- I. Enfeksiyon gelişmez.
- II. Latent/inaktif enfeksiyon gelişir.
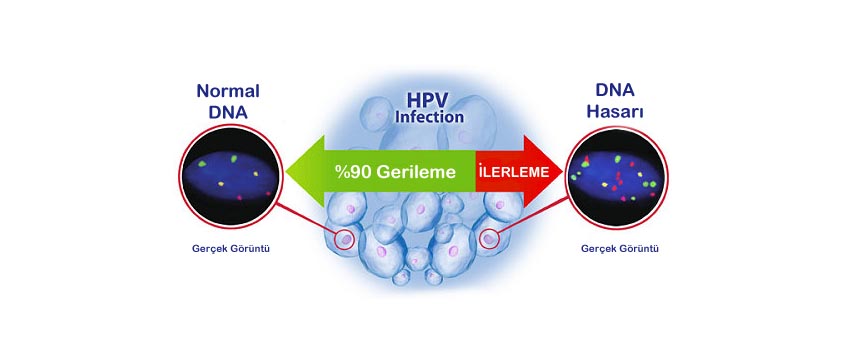
Gözle ve mikroskopla görünen bir lezyon yoktur. Çoğu HPV enfeksiyonu geçici ve asemptomatiktir. Ancak ~%10 kadında, sitolojik normal servikal epitelde, PCR (Polimeraz zincir reaksiyonu testi) ve Hibrit Capture gibi tekniklerle HPV varlığı gösterilebilir. HPV DNA’sı pozitif kadınların yaklaşık %70’i bir yıl içinde ve %91’i ise iki yıl içinde negatifleşir. HPV pozitif kadınların %10’unda ise inatçı (tekrarlayan) HPV enfeksiyonu gelişir. - III. Klinik olarak görülen bir lezyon vardır.
Gözle görülebilen genital siğiller ile mikroskop ile tespit edilen patolojik anormallikleri içerir.
HPV (Human Papilloma virüsü) Taramaları
Klasik tarama yöntemi olarak pap smear testi kullanılmaktadır. Bu test displaziyi tespit etmek açısından değerlidir. Test için duyarlılık oranı %57 olarak belirtilmektedir. Servikal anormalliklerin temel risk faktörü HPV olup, PCR yöntemi ile viral DNA’nın saptanabileceği belirtilmektedir.
Bu yöntemle 13 yüksek riskli HPV tipi saptanabilmektedir. Pap smear testinin duyarlılığının düşük olması ve HPV virüsünü değil de sadece servikal displaziyi göstermesi nedeniyle genel olarak HPV testleri ile servikal smear’in birleştirilerek kullanımının erken tanı olasılığını artırdığı kabul edilmektedir.
Servikal smear sonuçları yönlendirici olamadığında da HPV testleri yararlı olabilmektedir. Genel olarak pap smear taramasında LSIL saptanan kişilerde viral DNA bakılması önerilmektedir.
Cinsel ilişkiye başlamayla birlikte pap smear testi ile taramalara başlanabileceği, ilk cinsel ilişki yaşının 18 yaş altında olması halinde üç yıl sonra taramalara başlanabileceği, sıklığının ise yılda bir kez olacak şekilde devam ettirilebileceği belirtilmektedir. Aşılanan kişilerde pap smear testinin devam ettirilmesi gerektiği vurgulanmaktadır Uzun süreli çalışma sonuçlarının alınmasından sonra pap smear takibi konusunda uygulamaların nasıl değişeceği görülecektir.
HPV (Human Papilloma virüs) Tanısı
HPV infeksiyonunun muhtemel tanısı mikroskobik olarak histolojik muayenede koilositozun gösterilmesi ile konabilir. Viral infeksiyonun varlığını gösteren sitolojik değişikliklerin Papanicolau boyası ile saptanması servikovaginal hücrelerde tarama amacı ile bugün kullanılmaktadır.
Dr. Papanicolau tarafından ortaya atılan bu yöntem kısaca Pap smear olarak bilinmektedir. Ancak duyarlılığı düşük olduğundan kesin tanı için immunolojik veya nükleik asit tanı yöntemleri kullanılmaktadır.
HPV Tanılama Testleri
HPV (Human Papilloma virüsü) testi ne zaman yapılır?
Pap smear’da şüpheli bulgular veya normal dışı hücrelerin bulunması durumunda hekiminiz HPV araştırması isteyebilir. HPV ‘de pek çok tipi bulunmaktadır. Bunların bir kısmı sadece genital siğillere neden olurken, bir kısmı ise rahim ağzı kanseri ile yakından ilişkilidir. HPV PCR Genital siğil testi
HPV testi öncesi dikkat edilecek hususlar
HPV (Human Papilloma virüsü) numunesi verirken adetli olmamanız gerekmektedir. İşlem öncesi 72 saat içerisinde vajinal duş, krem veya ilaç kullanmamalısınız. Test yapılmadan önceki 24 saat içerisinde cinsel ilişki yaşamamanız gerekmektedir. İşlem sırasında daha rahat olabilmek için mesaneniz boş olmalıdır.
Kadında HPV testi nasıl yapılır?
Bu işlem jinekolojik muayene ve pap smear’dan farklı değildir. Vajen duvarları ve serviks yüzeyine bir fırça sürülerek alınan örnek özel numune saklama koşullarında laboratuara gönderilir.
HPV DNA testi için numune alım işlemi tamamen ağrısız olup anestezi gerektirmez. HPV PCR DNA testi / Genital siğil testi için numune alınması 1-2 dakika sürer. İşlem sonrası rahatlıkla günlük yaşantınıza dönebilirsiniz.
Eğer HPV DNA Test sonucunda enfeksiyon saptanırsa öncelikle HPV virüsün tiplendirmesi yapılmalıdır. Sonuçlar serviks kanseri açısından yüksek risk taşıyan HPV enfeksiyonunu gösteriyorsa ileri düzey tanılama yöntemleri uygulanmalı ve gecikmeden tedavi süreci başlatılmalıdır.
Kadın hastalarımızdan numune alım işlemi, aynı bina ve aynı katta bulunan anlaşmalı jinekolog doktorumuz tarafından yapılmaktadır.
Erkekte HPV testi nasıl yapılır?
Erkeklerde penisten alınan sürüntü materyalinden HPV PCR DNA testi /genital siğil testi çalışılabilir. Testis gibi başka bir yerde lezyon varsa oradan da sürüntü veya parça alınarak tahlil yapılabilir
Erkek hastalarımızdan uzman doktorumuz numune alımını gerçekleştirmektedir.
Viral Proteinlerin Saptanması
Doku kesitleri veya sürüntü örneklerinde bütün tipler arasında çapraz reaksiyon veren cinse özgü antiserum kullanılarak herhangi bir immunolojik yöntem ile Human Papilloma virus kapsid antijenleri saptanabilir. Bu testler sadece produktif infeksiyonu saptamada kullanılır, viral partikülllerin EM ile incelemesinden daha hassas olmasına rağmen yine de yeterince sensitiv değildir.
Antiserum bütün HPV (Human Papilloma virüs) tipleri ile çapraz reaksiyon verdiği için, pozitif reaksiyon HPV (Human Papilloma virüsü) tipini göstermez. Ayrıca negatif sonuç da HPV infeksiyonunu ekarte ettirmez, çünkü kapsid antijeni, histolojik olarak verruka tanısı almış örneklerde her zaman aynı şekilde eksprese olmaz fakat HPV cevabı oluşur. HPV tip spesifik IgG antikor pozitifliği yıllarca persiste edebilir. Bu yüzden serolojik testler akut ve geçirilmiş infeksiyonları ayırt etmek için uygun değildir.
Viral Nükleik Asit Saptanması
Geçirilmiş veya geçirilmekte olan HPV infeksiyonunun ayırıcı tanısında güvenilir bir serolojik test olmaması ve virus izolasyonunun yapılamaması nedeni ile kesin tanı HPV DNA’sının örnekte gösterilmesine dayanmaktadır.
HPV infeksiyonun tanısında kullanılan moleküler tanı testleri 4 grupta incelenebilir.
1) Hibridizasyon testleri:
ISH , southern blot hibridizasyon ( SBH ), dot blot hibridizasyon ( DBH ) ve filter in situ hibridizasyon ( FISH )
2) Hybrid Capture testi ( HC, Hibrid yakalama testi ):
Sinyal amplifikasyon kullanılarak yapılan direkt DNA testi
3) Polimeraz zincir reaksiyonu ( Polymerase chain reaction; PCR ):
DNA amplifikasyon test
4) Microchip array testi:
Son birkaç yılda HPV DNA /genital siğil testi nde kullanılan yöntemlerle ilgili yapılan çalışmalarda belirgin ilerleme kaydedilmiştir. Bunun sonucunda de çip teknolojisi (chip array) adı verilen yeni bir tanısal alan ortaya çıkmıştır. Zamanla bu teknoloji sık gözlenen genetik hastalıklar ile HPV gibi sık enfeksiyon ajanlarının saptanmasında dünyada yaygın olarak kullanılmaya başlanmıştır.
Bu yöntemin HPV testi olarak kullanılmaya başlaması ile birlikte in vitro diagnostik (IVD) onayı olan kitler geliştirilmiştir. Günümüzde; özelikle Avrupa’da bir çok laboratuarda Genomica firması tarafından geliştirilmiş HPV (Human Papilloma virüsü) kitleri kullanılmaktadır.
Genomica tarafından geliştirilen sistemin diğer yöntemlere göre çok önemli avantajları bulunur:
HPV Testinin Kullanımı
HPV (Human Papilloma virüsü) PCR Genital Siğil testinin başlıca üç kullanım alanı vardır.
Servikal prekanseröz lezyonları tespit etmede HPV DNA testinin Duyarlığı , (% 85–100 ) Pap smearden daha yüksektir. Fakat özgüllüğü % 65-95 olup daha azdır. Pap smear testinin yüksek grade lezyonların tespiti için sensitivitesi % 55-70 arasında olmasına rağmen spesifitesi % 92’ın üstündedir.
Servikal prekanseröz lezyonların tanısı için sitolojik tarama ve HPV DNA analizini kombine eden yeni şemalar geliştirilmiştir. Ayrıca HPV testi ile tedavi edici ve profilaktik immunizasyon için seçilecek hastaları tanımak mümkündür. Persistan HPV infeksiyonu olan kadınların en az % 50’sinde HSIL gelişir. HPV testinin 30 yaş üstü kadınlara yapılması ile risk altındakiler erken tanınır. HPV testinin 20 yaş altındaki kadınlarda yapılmasının klinik önemi pek yoktur.
HPV testinin rahimağzı kanser taramasında kullanımı önemlidir çünkü; normal Pap smear ve negatif HPV DNA testinin negatif prediktif değeri % 95-100’dür. Bu kadınlarda tarama aralığı üç yıla artırılabilir.
ASCUS olan vakalara uygulanacak üç seçenek vardır; 4-6 ay sonra Pap smear testi tekrarı, hemen kolposkopi veya HPV DNA testi yapılabilir. . ASCUS raporu olan vakaların % 82 si’i normal servikal sitolojiye sahiptir. ASCUS tanısı alan kadınların % 5-18’sinde HSIL mevcuttur. Bu gruba HPV testinin yapılması ile sadeceHPV pozitif bulunanlara kolposkopi yapılır.
ASCUS grubunda HPV test sonucunun pozitifliği HSIL varlığı ile son derece korelasyonlu olup duyarlık % 94’tir. ASCUS pozitif iken HPV negatif ise 6-11 ay sonra test tekrarlanır, pozitif sonuç alınırsa kolposkopi ve gerekirse tedavi edilir.
Servikal sitoloji normal ama HPV DNA pozitif ise, 6-12 ay sonra her iki test de tekrarlanır. Tekrar yapılan test sonucu persistan HR HPV infeksiyonu pozitif ise yada sitolojik test pozitif ise kolposkopi yapılmalıdır Prekanseröz hastalık için tedavi edilen hastaların takibinde de HPV testi kullanılabilir. Rezidüel ya da tekrarlayan prekanseröz lezyonların gelişme sıklığı % 5-10 arasında değişir. Tedavi edilen hastaların takibinde 6-14 ay sonra sitoloji yanısıra HPV DNA testinin yapılması önerilir.
İstanbul Laboratuvarları STD /CYBH Testinde Liderdir
İşte 10 Sebep :
- STD 12 -Test Paneli – Cinsel yolla bulaşan tüm hastalıklar için full test yapan tek STD /CYBH testi laboratuvarı biziz.
12 Test Panelimizde ; HIV 1 & 2 antikoru (4. jenerasyon), sifiliz, bel soğukluğu, klamidya, hepatit A, hepatit B ,anti hbs ve hepatit C ve herpes 1 ve 2, HPV testi bulunur, - Tam Gizlilik – Gizliliğiniz bizim için çok önemlidir. Bizimle test yaptırırken, gizli STD /CYBH testi yaptıracağınızdan ve bilgilerinizin güvende olduğundan emin olabilirsiniz. Test sürecinden test merkezine yaptığınız ziyarete kadar, sağlık bilgilerinizi koruyan hasta hakları kanunu çerçevesinde emirlere gizlilik yasalarına rehberlik ediyoruz.
Test sonuçlarınız e-nabız sistemine yansıtılmaz. - Uygun Test Fiyatları ve Saatleri – HPV testi nerede yaptırabilirim diyorsanız ve CYBH STD testi yaptıracaksanız, Avrupa ve Anadolu yakasındaki merkezlerimiz sayesinde, İstanbul cybh test merkezi ile STD/CYBH testi yaptırmak için çok uzağa gitmenize gerek yok. Bu şubelerimiz yoğun iş temposu ve kısıtlı zamanınızın ve ulaşım rahatlığınız için cumartesi günleri açık. Size en yakın test merkezimizi öğrenmek için her zaman whatsapp hattımızdan konum isteyebilirsiniz. Cumartesi günleri 15:00 e kadar çalışmaktayız.
- Rekabetçi Fiyatlandırma – Sosyal güvenceniz varsa Test fiyatlarımız sektördeki en düşük fiyatlardır ve bir hastanede veya klinikte ödediğinizden oldukça düşüktür.
- Sağlık Bakanlığı Onaylı Testler – Sunduğumuz tüm testler sağlık bakanlığından ruhsatlı merkezlerimizde yapılmakta uzman akademik kadrolu doktorlarımız tarafından onaylanmıştır. Tüm tıbbi ve etik kurallara , sağlık bakanlığı test yönergelerine uyduğumuzdan emin olabilirsiniz.
- ISO 9001 Kalite Sistem Sertifikalı Laboratuvarlar – Test merkezlerimizin tümü, Türkiye Cumhuriyeti Sağlık Bakanlığı tarafından tüm klinik laboratuvarları yöneten birim tarafından denetlenen, iç kalite dış kalite standartlarını karşılar ve aşar. Bu denetimler sonuçlarınızın doğruluğunu garanti eder.
- Hızlı Test Sonuçları – CYBH / STD testi sonuçlarına teste göre bazılarına aynı gün bazılarına en geç 1-3 gün içinde ulaşılabilir. Sonuçlarınızı beklerken sorularınız yada çıkış süresi için mesai saatlerinde laboratuvar danışmanlarımızı
444 7 522 , 02125325550 ,02165671010 numaralı telefondan arayabilirsiniz. - HIV RNA Testi – Erken teşhis HIV testimiz RNA metodolojisine dayanmaktadır ve piyasadaki tek FDA onaylı HIV RNA testidir. RNA (Ribonükleik Asit) HIV testi, kandaki HIV varlığını tespit etmek için tasarlanmış daha yeni ve daha hızlı bir yöntemdir. Bu yeni yöntemi kullanan ender laboratuvarlardanız.
- Basit Test Süreci – Bir STD CYBH için test yaptırmaya karar vermek zordur. STD /CYBH testlerinde lider olan İstanbul Laboratuvarları test sürecini kolaylaştırır. Test merkezinde doldurulması gereken evraklar veya sorular yoktur.
- Ödeme Seçenekleri – Laboratuvarımızda çeşitli kredi kartları, atm ve banka kartları, yemek çekleri gibi birden fazla ödeme yöntemini kabul ediyoruz. Gizliliğinizi korumak için faturalarınıza yapılan testin içeriğini yazmıyoruz.
HPV Testi Fiyatları 2026
HPV Testi Fiyatları 2026 hakkında bilgi için bizlere ulaşın.